Lung stress mappingで個別最適化と症状予測を可能に新たなARDS治療で多くの人を救う。
医学/医学系研究科 准教授 吉田 健史

ARDS治療に変革を起こした研究の種は、臨床医として見つめる景色の中に。
臨床医である私が長年取り組んでいるのは「ARDS(急性呼吸促迫症候群)」のメカニズム解明と、治療方法確立をめざす研究です。私が呼吸器に着目して治療や研究にあたるようになった理由は、大きくふたつ。ひとつは、「肺」という臓器の不可思議さに興味をもったためです。ARDSは往々にして、重症肺炎などによって引き起こされますが、時として、肺以外の臓器の損傷や外傷がきっかけとなって発症する場合があります。病気や怪我は別の部位で起こっているのに、なぜか肺がダメージを受ける。そんな「肺の持つ不思議なメカニズム」の解明に、当時の私は大きなモチベーションを感じていました。
ふたつめは、人工呼吸器を用いた治療に一種の「アート性」を感じたことにあります。人工呼吸器は複雑な医療機器で、効果的に操作するためには高度な専門知識、トレーニングと長年の経験、センスが必要になります。人工呼吸器のプロフェッショナルが機器を触ると、患者さんの呼吸が一気に穏やかになって顔に生気が戻る。若かりし日の私は、アートとも言える治療の在り方に、強い憧れを抱いたのです。
私の視点が「ARDS」にフォーカスするにあたっては、臨床医としての直感が大きな役割を果たしました。それは、人工呼吸管理中に自発呼吸を残した患者さんの中にARDSが悪化する人たちがいる、という気づきです。この真偽を確かめるべく研究を進めると、ARDSの重症度が高く、呼吸努力が大きな方ほど、悪化リスクが高いことが判明。さらに研究を深め、悪化の原因が肺全体にかかる「圧力」の大きさにあることも突き止めました。
人間の体は、横隔膜を下げ、胸腔内を「陰圧」状態にすることで、肺を膨らましますが、人工呼吸器は空気を送り出す「陽圧」によって、肺を膨らます機器。従来の治療法では、自発呼吸を残した患者さんの肺に「陰圧」と「陽圧」が同時にかかり、ダメージの増大につながっていたのです。この研究成果から私は、「自発呼吸関連肺傷害」の概念を確立。時には筋弛緩を用いてでも自発呼吸を止め、完全な人工呼吸管理を行うという治療方法を世界に先駆けて提唱し、ARDS治療にパラダイムシフトを起こすことに成功しました。
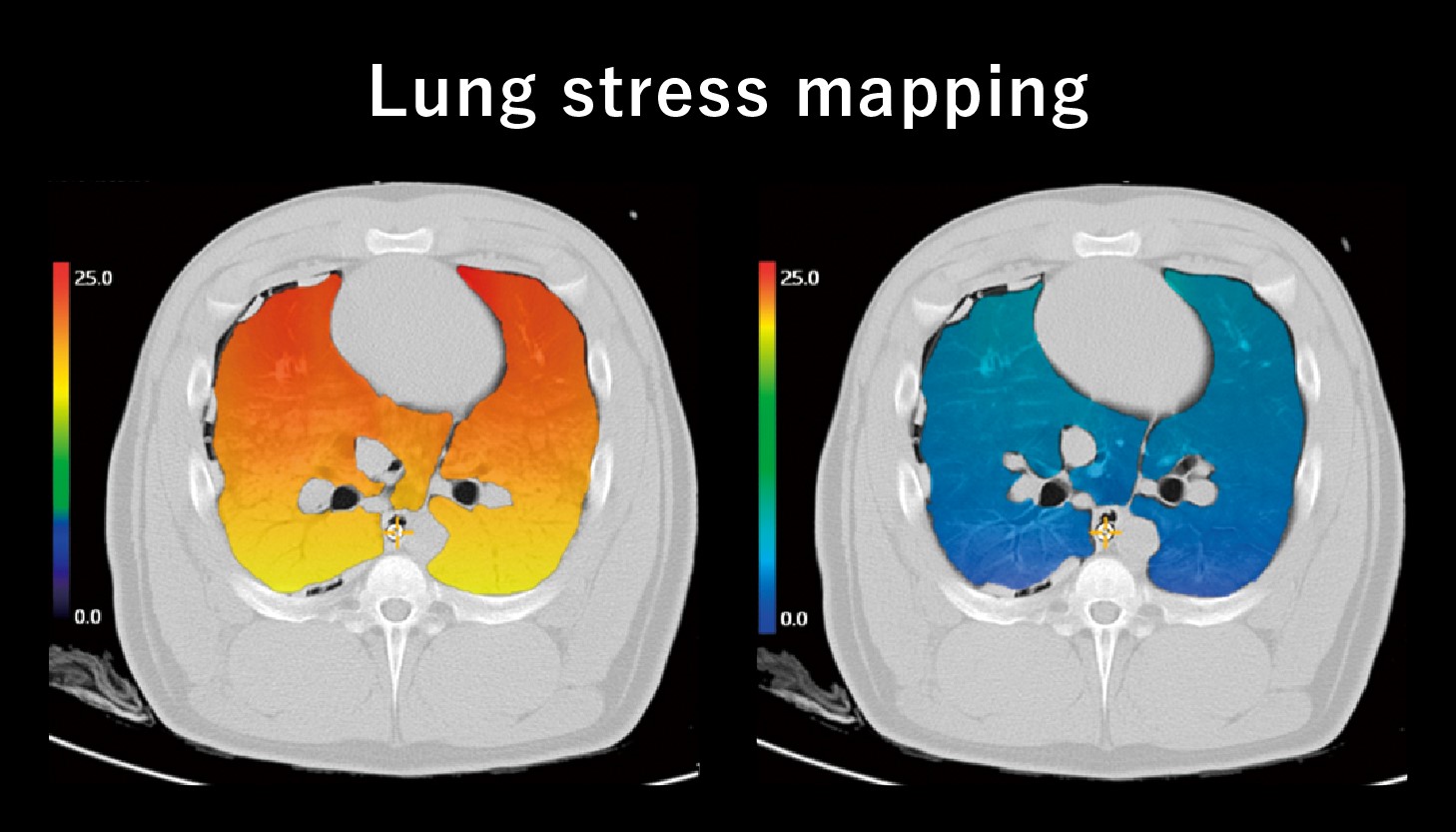
赤色は肺傷害進行のリスクが高い領域、青色は肺傷害進行のリスクが低い領域を表す。
他者や世界とつながることで初めて、 「研究成果」は、人を救える「技術」となる。
ただ、その後すぐにARDSの治療方法を変革できたかというと、そうではありません。ARDS患者の自発呼吸を残すのは、その方が「自然だから」という考えに基づいています。何十年も当たり前に行われてきた治療法を覆すことは、困難を極めました。壁を乗り越えられた理由は、ひとえに「発信を止めなかった」から。革新的な研究も正しく伝えなければ意味がない。そう思った私は、学会やシンポジウムで、正しく伝え、正しく理解してもらう努力を続けました。発信を通じて、他者や世界とつながる。この姿勢があってはじめて、研究は技術となって社会に実装されていくものなのです。
また、研究者が発信を通して世界とつながることに加えて、研究者と産業界との「つながり」も大切。私たちがいくら疾患のメカニズムや治療法を研究しても、それを反映した医療機器や薬がなければ、治療を施すことはできません。私は医療機器メーカーのエンジニアの方々と対話するたびに、ワクワクとした高揚感を覚えます。自分の当たり前と相手の当たり前が化学反応を起こし、技術を加速度的に発展させる。異分野の人間が対話を重ねる場には、こういった「正のスパイラル」が発生します。現在、私が力を入れて取り組んでいる、「Lung stress mapping」の研究においても、すでにメーカーとのコラボレーションが始まっており、この「正のスパイラル」が起き始めていることを、ひしひしと感じています。
Lung stress mappingの先に描くのは、 人工呼吸器による治療の最適化と自動化。
Lung stress mappingという着想も、臨床現場での経験から生まれたもの。実は治療の指針が変わって20年ほど経った今でも、ARDSの死亡率はあまり下がっていません。私はその原因が、人工呼吸器で行う換気のレベルや陽圧のレベルが、患者さんの体格のみを基準として決定され、患者さんの肺の状態・ARDSの進行レベルが考慮されていないからではないかと考えています。こういった事態が起こっているのは、肺の状態を正確に、詳細に知る術がないから。そこで私は、Lung stress=ARDS進行のリスクを測定する技術によって、患者さんごとに異なる肺の状態・ARDSの進行レベルの可視化に挑んでいます。
技術が実現すれば、肺のダメージレベルに応じて個別最適化された人工呼吸管理を行ったり、Lung stress mappingから得たデータを蓄積して、症状の推移を予測することが可能に。最終的には、肺の状態と予測情報を処理して、自動で治療にあたる人工呼吸器を生み出せるのではないか、と考えています。コロナパンデミックの時、地域間・病院間でARDS治療成績の格差が浮き彫りになりました。だからこそ、自動で治療を行う人工呼吸器が誕生すれば、操作に長けた医師がいない場所でも、24時間365日にわたって個別最適化された効果的なARDS治療が行えるようになり、多くの人の命が救われるでしょう。
山奥や離島などの医療が発達していない地域でも、誰もが平等に、高度なARDS治療を受けられる未来。これはよく考えれば、医師になった当初私が憧れた「特定の医師にしか行えない、アートのような人工呼吸管理」と真逆の風景かもしれません。自分のことながら、おもしろい変化です。ただ、軸の部分は全く変わっていないとも言えます。結局のところ私の行動原理は、「医師として、ひとりでも多くの人を救いたい」という想いひとつ。ただ、自分の手が届く範囲で救える方の人数は限られている。だからこそ、私はこれからも臨床と研究の二足の草鞋を履き続けたいと思っています。

ICUにて人工呼吸器を操作
- 2050未来考究 -
どこにいても、どんな人でも。平等に医療が届く世界の実現。
私は自分を「クリニシャン・サイエンティスト」と位置付けて、臨床と研究を続けています。現場で目の前の患者さんを救い、日々の治療を通して研究のシーズを見つける。そこで見つけた直感や気づきに基づいて研究を行うことで、自分が直接治療できない何千人、何万人という患者さんを救っていく。それが私のめざす医師・研究者としてのあり方です。「救う」ことを最上命題として掲げる私としては、2050年には現在のような医療格差がなくなっていることを願います。どこにいても、どんな人も、遠隔治療技術やAI技術を使って、個別最適化された最先端の高度な医療を平等に受けられる。そんな未来が待ち遠しいですね。
吉田准教授にとって研究とは
クリニシャン・サイエンティストとして、患者さんを良くするための有効な手段のひとつですね。臨床で目の前の一人の患者さんの治療に向き合うのか、あるいは研究を通して世界中の患者さんに貢献するのか。患者さんを救いたいという目標は同じですが、研究は、臨床とは異なるアプローチで夢を実現する手段だと思います。
● 吉田 健史(よしだ たけし)
大阪大学大学院 医学系研究科 生体統御医学講座 麻酔・集中治療医学教室 准教授
2003年三重大学医学部卒業後、病院勤務を経て09年大阪大学大学院に進学。13年博士課程を修了し、サンパウロ大学、トロント大学へ留学。23年から大阪大学大学院医学系研究科生体統御医学講座 麻酔・集中治療医学教室 准教授・診療局長・麻酔科リサーチディレクター。
■デジタルパンフレットはこちらからご覧いただけます。
▼大阪大学 「OU RESEARCH GAZETTE」第2号
https://www.d-pam.com/osaka-u/2312488/index.html?tm=1
(2023年8月取材)


