通常の治療が効かない統合失調症患者を救う薬剤 クロザピンがもつ副作用のリスク遺伝子を同定
患者への安心・適切な治療の足がかり
本研究成果のポイント
・クロザピンは有効な薬剤にも関わらず致死的な副作用の危険性があるため、ほとんど用いられていなかった
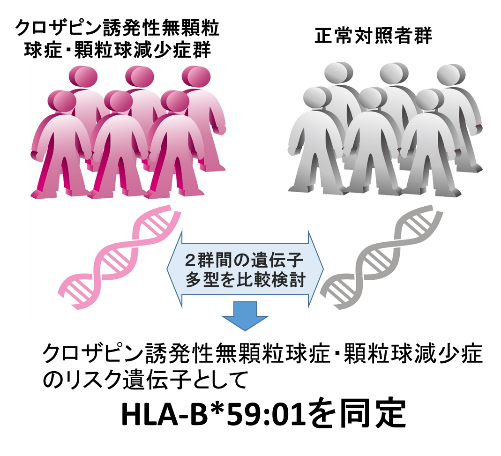
・従来の統合失調症治療薬で改善が認められない治療抵抗性統合失調症 に唯一有効な薬剤;クロザピンの副作用(クロザピン誘発性無顆粒球症 ・顆粒球減少症 )を引き起こすリスク遺伝子:HLA -B*59:01を同定
・今後、臨床研究などで科学的根拠を蓄積することにより、臨床応用につなげたり、HLA-B*59:01の機能解析を行うことで、クロザピン誘発性無顆粒球症の病態生理の解明、新たな薬剤開発へ役立つことが期待される
リリース概要
大阪大学大学院連合小児発達学研究科の橋本亮太准教授、藤田保健衛生大学の岩田仲生教授、理化学研究所の莚田泰誠グループディレクターらは、全ゲノム関連解析 を通じ、統合失調症の治療薬であるクロザピンの致死的な副作用であるクロザピン誘発性無顆粒球症・顆粒球減少症のリスク遺伝子を同定しました。今回見出された発症リスクに関する遺伝子は、自己と非自己の認識や免疫応答の誘導に関与するHLA-B遺伝子の型の一つであるHLA-B*59:01です (下図) 。 クロザピンは、抗精神病薬でも改善が認められない治療抵抗性統合失調症に対する唯一有効な薬剤ですが、副作用として致死的なリスクのある病態(クロザピン誘発性無顆粒球症)が1%程度認められます。今後、本研究の結果をもとに前向き臨床研究などを進めて科学的根拠を蓄積することにより、HLA-B*59:01が発症予測のマーカーとして臨床に応用できる可能性があります。また、HLA-B*59:01の機能解析を行うことで、クロザピン誘発性無顆粒球症の病態生理の解明、新たな薬剤の開発に役立つことが期待されます。
本研究は、日本クロザピン薬理ゲノム学コンソーシアム(CPC-J)と共同で行ったものであり、その成果は、 2016年2月10日(米国東部時間)発行の生物学的精神医学誌「Biological Psychiatry」のオンライン速報版で公開されました。
研究の背景
統合失調症は、思春期以後に発症し、幻覚・妄想といった陽性症状、感情鈍麻・意欲の減退・社会的引きこもりなどの陰性症状、さらには認知機能障害などを特徴とする疾患です。本邦での統合失調症患者は70-80万人であり、その20-30%の患者が統合失調症の治療薬である抗精神病薬で治療を行っても、改善が認められない治療抵抗性統合失調症であると推定されています。クロザピンは治療抵抗性統合失調症において有用であるとして適応が認められている唯一の薬剤です。しかし、本邦では治療抵抗性統合失調症のたった1-2%にしか用いられていません。その理由としては、クロザピン誘発性無顆粒球症という致死的な副作用が1%程度認められるということがあります。クロザピン誘発性無顆粒球症の起こるメカニズムは不明ですが、欧米の研究から遺伝的な背景がある可能性が示唆されており、その無顆粒球症のリスクに関わる遺伝子の同定が望まれていました。
研究の内容、結果
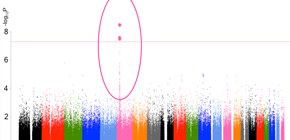
本研究ではまず、日本人のクロザピン誘発性無顆粒球症・顆粒球減少症患者群50人と日本人正常対照者群2905人について全ゲノム関連解析を行いました。DNAマイクロアレイを用いて、約90万個の一塩基多型(SNP) を決定し、個々の関連を検討しました。その結果、有意水準を超えるSNPが4つ同定され、すべてが6番染色体のHLA領域に位置していました (下図) 。そのため、HLA遺伝子のどの型がクロザピン誘発性無顆粒球症・顆粒球減少症と関連しているかをHLA-A,C,B,DRB1遺伝子の型一つ一つについて検証しました。その結果、HLA-B*59:01という型が日本人におけるクロザピン誘発性無顆粒球症・顆粒球減少症に関連していることが分かりました。この型を持っていると、持っていない人と比べてクロザピン誘発性無顆粒球症・顆粒球減少症発症の危険性は約10倍になります。
全ゲノム解析の結果
基準値を超える一塩基多型(SNP)がヒトの6番染色体のHLA領域に位置していた。
次に、HLA-B*59:01を予測因子として用い、クロザピン誘発性顆粒球減少症患者群へのクロザピン再投与の可能性を検討しました。本研究結果を基に、顆粒球減少症患者群はクロザピン投与を続けた場合に、無顆粒球症へ進展する「潜在的な無顆粒球症患者群」と、無顆粒球症へ進展しない可能性の高い「非無顆粒球症患者群」という互いに連続性のない2つの群からなる混合集団であるというモデルを想定しました (下図) 。このモデルを用いると、顆粒球減少症患者群の中にどの程度、クロザピン投与をしても、無顆粒球症に進展しない可能性の高い「非無顆粒球症患者群」が存在するかを推計することができます。その結果、顆粒球減少症患者群の中では、約50%が「非無顆粒球症患者群」でした。さらに、HLA-B*59:01を保有しない顆粒球減少症患者群の中では約60%が「非無顆粒球症患者群」であり、再投与した場合は約60%が無顆粒球症に進展しないと推計できました。

顆粒球減少症患者群の混合集合モデル
本研究成果が社会に与える影響(本研究成果の意義)
本結果は、顆粒球減少症群においても、一部の患者に対し、クロザピンの再投与は絶対的な禁忌ではないことを意味します。今までは、顆粒球減少症から無顆粒球症にはならない患者を見分ける方法はなく、クロザピンを使用する際には、治療効果を認めかつ無顆粒球症になる可能性が低い患者が、中止基準に引っかかってしまい、治療が中止されてしまうということが、少なからずあったと考えられます。本研究は、安全性を確保することと、治療効果のある患者に適切にクロザピンを投与し続けるということを、両立するための方法の手掛かりをもたらしました。
今後、実際に臨床に用いるために、前向きの臨床研究を行い、HLA-B*59:01を保有する群と保有しない群での無顆粒球症発症率を確認することによりHLA-B*59:01の予測因子としての有効性を確かめ、科学的根拠を蓄積していく必要があります。また、HLA-B*59:01がどのようにクロザピン誘発性無顆粒球症・顆粒球減少症発症に関わっているかについて、機能解析を行うことで、クロザピン誘発性無顆粒球症の病態生理の解明、新たな薬剤の開発に役立つことが期待されます。
特記事項
本研究は日本クロザピン薬理ゲノム学コンソーシアム(CPC-J:Clozapine Pharmacogenomics Consortium of Japan: 代表機関大阪大学)と共同して行われました (下図) 。クロザピンは治療抵抗性統合失調症に対して適応を持つ唯一の抗精神病薬である一方、無顆粒球症・耐糖能異常・心筋炎などの重篤な副作用発現のリスクを持つ薬物でもあります。クロザピンの特異な作用の薬理学的背景はいまだ明らかではないため、クロザピン治療を進めるためには患者も治療者もそれ以外の治療を進めるより多くの労力と覚悟を必要とし、十分な動機付けがないと導入・継続が困難な薬剤であります。CPC-Jでは、クロザピンに対する治療反応性や副作用の遺伝学的な基盤を解明し、今後のクロザピン治療に役立てることを目的として研究を進めております。
本成果は、日本医療研究開発機構(AMED)「障害者対策総合研究開発事業」の「治療抵抗性統合失調症に対する客観的診断・治療法の開発(研究代表者:橋本亮太)」の一環として得られたものです。
参考URL
論文掲載先(Biological Psychiatry)
http://www.biologicalpsychiatryjournal.com/article/S0006-3223%2815%2901041-0/abstract
大阪大学大学院医学系研究科精神医学教室分子精神医学研究グループHP
http://www.sp-web.sakura.ne.jp/lab/index.html
藤田保健衛生大学医学部精神科
http://www.fujita-hu.ac.jp/~psychi/
理化学研究所統合生命医科学研究センター ファーマコゲノミクス研究グループ
http://www.riken.jp/en/research/labs/ims/pharmacogen/
用語説明
- 治療抵抗性統合失調症
「複数の抗精神病薬」を「十分な量」、「十分な期間」服用しても「改善が認められない」ことによって定義され、治療抵抗性統合失調症患者は約15-25万人程度と予測されます。
- 無顆粒球症
血液中の好中球数が500個/mm 3 未満となり、感染症に対する抵抗力が下がる重篤な病態です。
- 顆粒球減少症
血液中の好中球数が500個/mm 3 ~1500個/mm 3 となった状態です。
- HLA
ヒトの6番染色体短腕(6p21)上に存在し、自己と非自己の認識や免疫応答の誘導に関与するヒト白血球型抗原(human leukocyte antigen)をコードしている遺伝子群です。
- 全ゲノム関連解析
病気に罹患している集団と一般対照集団との間でアレルの頻度の違いを検定し、病気のリスクとなる遺伝子や多型を見出すことを、全ゲノム領域の各多型に対し行う方法です。
- 一塩基多型
一塩基多型(SNP:single nucleotide polymorphism):
ヒトのDNAの個人差を表すものであり、様々な病気のリスクや治療反応性に関連していると考えられています。
